C4 / médecinsPour les médecins et patients intéressés. INTRODUCTION L'être humain peut être malade suite à toutes sortes d'aberrations. Pareillement, les différents parties des segments moteurs de la colonne vertébrale peuvent être perturbés. La pathologie neuro-articulaire des segments moteurs est d'une grande complexité, la recherche scientifique, l'expérience clinique (de quelque 25.000 patients) ont montré qu'un traitement chiropratique pouvait être très efficace pour lever nombre de perturbations précisément définies.Dans cet exposé, nous commenterons d'abord les propriétés anatomiques et physiologiques des segments moteurs C3/C4 et C4/C5 de la colonne vertébrale cervicale. Nous détaillerons ensuite les causes et les conséquences des perturbations (subluxations) puis commenterons le diagnostic. Pour conclure, nous envisagerons les différentes modalités de traitement et l'avenir de la recherche en chiropraxie.
ANATOMIE DES SEGMENTS DE MOBILITÉ
Par «segment moteur», nous entendons 2 vertèbres liées entre elles par un disque intervertébral, ainsi que divers ligaments et dotées de facettes et leurs capsules articulaires. Nous passerons brièvement en revue les différentes parties d'un segment au moyen des images suivantes: 
| | 
|
Ill. 1 & 2 - Les deux vertèbres supérieures présentent une antéflexion qui pousse le disque intervertébral vers l'arrière. Entre la deuxième (en vert) et la troisième vertèbre (en bleu) , le disque intervertébral bombe à sa place. Entre les deux vertèbres bleues, la partie motrice est suggérée. Au cours de la cambrure (lordose) des vertèbres, les articulations (facettes articuaires) se rapprochent trop l'une de l'autre (la bleue s'enfonce dans la mauve). Les deux vertèbres inférieures montrent un trou de conjugaison, c.-à-d. l'endroit où le nerf rachidien, entouré de sa gaine durale, quitte le canal (foramen) intervertrébral.
Le foramen intervertébral est la portion du canal rachidien par laquelle sort le nerf rachidien. Il s'agit d'un orifice comportant deux parties : l'une, antero-supérieure, mobile, constituée de la partie postéro-inférieure du corps vertébral de C3 avec son disque et de la partie inférieure de son pédicule, l'autre inférieure, fixe, formée par
le massif articulaire postérieur de C4 recouvert par le ligament jaune. C'est cette deuxième partie (voir plus loin) articulaire intervertébrale qui subit des modifications dynamiques ou des modifications d'origine dégénératives : protrusion discale, hernie discale, arthrose inter-apophysaire. (32)
Au niveau du foramen intervertébral de nombreux éléments nerveux entrent en rapport les uns avec les autres: racine nerveuse et ganglion spinal, veines foraminales, artérioles radiculaires, lymphatique, nerf méningé (sinu vertébral), ligaments foraminaux et également graisse de comblement. La racine antérieure motrice s'unit aux racines postérieures sensitives juste après la naissance du ganglion spinal pour former le nerf rachidien mixte (34).
Il faut souligner l'importance des modifications dynamiques du foramen intervertébral. En charge, il existe un bombement discal et le ligament jaune se détend. Ces deux phénomènes entraînent une diminution du diamètre antéro-postérieur de l'espace rétro-discal et une diminution de la hauteur du foramen. La racine peut alors se trouver en conflit avec les pédicules (32).
En flexion extrême, tous les diamètres sont maximaux ; les pédicules s'éloignent les uns des autres, le bombement discal (non lésé) est minime, retenu par la tension du ligament longitudinal postérieur. L'augmentation de la taille serait de 24%...(32)
En extension, tous les diamètre diminuent d'environs 20 %. Ainsi, une diminution de la hauteur de l'espace inter vertébral aura pour conséquence un rétrécissement plus important du foramen, facilitant l'apparition d'un conflit radiculaire (33) . Le disque intervertrébral comprend trois parties:
- Le nucleus pulposus (noyau pulpeux) se compose de collagène, de protéoglycanes et de plusieurs substances en retenant l'eau, ce qui permet au noyau pulpeux de fonctionner comme amortisseur.
- L'annulus fibrosus (anneau fibreux) est fait de lamelles circulaires qui entourent le noyau pulpeux et contient des nocicepteurs. Chacune des 15-25 lamelles se compose d'un réseau de fibres collagènes perpendiculaires à la lamelle suivante (1) et ancrées dans le cartilage.
- Les cartilages fibreux (endplates) se composent de deux barrières minces, poreuses, avasculaires accolées a chaque corps vertébral et le disque intervertébral. Elles règlent le transport des substances nutritives vers et hors du disque intervertébral [3].
La colonne vertébrale est flexible. Elle présente des facettes articulaires: qui relient les vertèbres les unes aux autres. Elles sont très richement innervées et ont une capsule assez lâche qui à la fois protège et permet un mouvement glissant. Les facettes sont reliées au corps vertébral (lame et pédicule) (2).
Aux bords latéraux postérieurs des surfaces supérieures de C4 et C5 se trouvent les processus unco-vertébraux ou articulations de Luschka: petits crochets qui les articulent avec C3 et C4.
De chaque côté des corps vertébraux, à la hauteur des trous de conjugaison, (foramen intervertébraux) contenant dans sa partie inférieure, les racines motrices de petit diamètre et dans sa partie supérieure les plus gros nerfs sensitifs (nervus sinu), se trouvent les apophyses transverses. Différents muscles, parmi lesquels les muscles rotateurs, sont insérés aux lames et à l'isthme. Chaque apophyse latérale est percée d'un petit orifice que traverse une artère vertébrale entourée de fibres nerveuses sympathiques. Celles-ci sont en contact avec le ganglion stellaire, situé à l'écart.
Ill. 4 & 5 - Vue depuis le canal médullaire vertébral. Un ligament longitudinal postérieur recouvre la paroi arrière des corps vertébraux et s'étend sur les gaines du disque. Ce ligament s'étend du crâne à la partie thoracique inférieure du dos. On distingue divers ligaments qui relient les différentes vertèbres, à savoir les ligaments longitudinaux antérieur et postérieur, les ligaments jaunes, les ligaments inter-épineux et les ligaments supraspinaux. Ces ligaments renforcent l'articulation stricto sensu (les ligaments sont des épaississements - donc des renforcements - des capsules) mais leur force de traction est trop faible pour garantir la stabilité. Une force musculaire supplémentaire est donc nécessaire. Certains de ces ligaments vont de cartilage (endplate) fibreux à cartilage fibreux, à travers le noyau pulpeux [1]. La moelle épinière se trouve dans le canal vertébral. À hauteur de C4/C5, ce canal a un diamètre antéro-postérieur de 12 mm au moins et un diamètre latéral de 22 mm environ [13]. La moelle épinière comprend à ce niveau la substance gélatineuse de Rolando du trijumeau, noyau du nerf sensitif du visage (front, joues et gorge), ainsi que les cellules motrices des muscles du cou (les muscles scalènes), des bras (biceps, triceps), des avant-bras et mains, des épaules (le deltoïde) et du diaphragme. Le noyau du nerf trijumeau ,Ve nerf crânien, s'étend au moins jusqu'au niveau C3/C4. [31] (convergence des afférences trigéminales et des afférences cervicales dans le complexe trigémino-cervical).
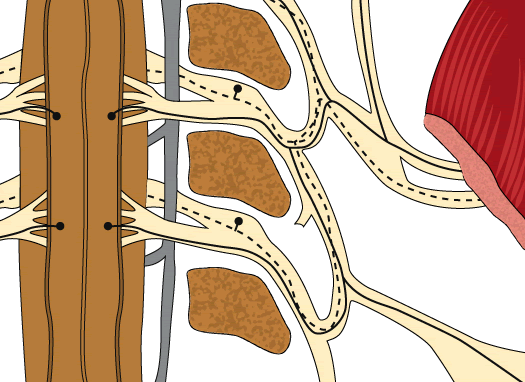 Ill. 6 - Ce dessin suggère le parcours des nerfs, moteurs et sensitifs, depuis la moelle épinière jusqu'à un muscle de l'épaule au niveau C3/ C4/ C5. La partie antérieure de la moelle épinière est responsable de la motricité du corps, sa partie postérieure, de la sensibilité. Ill. 6 - Ce dessin suggère le parcours des nerfs, moteurs et sensitifs, depuis la moelle épinière jusqu'à un muscle de l'épaule au niveau C3/ C4/ C5. La partie antérieure de la moelle épinière est responsable de la motricité du corps, sa partie postérieure, de la sensibilité. Innervation du disque intervertébral, du ligament longitudinal postérieur et de la dure-mère (membrane située dans le canal rachidien et qui contient, et le liquide céphalorachidien et, en son centre, la moelle épinière).
Le ganglion sensitif dorsal, généralement situé dans la partie centrale haute du foramen intervertébral, innerve - par le biais des chaînes sympathiques et des nerfs sinu-vertébraux la partie dorsale du disque intervertébral [13]. Les fibres sensitives sont réparties segmentairement sur les manchons duraux. Les fibres du ligament longitudinal postérieur débordent les limites des segments. Des fibres sympathiques sont réparties sur les parois artérielles ainsi que dans des régions indépendantes des artères, de la dure-mère cervicale et du ligament longitudinal postérieur. Certaines fibres sympathiques courent le long de fibres sensitives. Des symptômes cliniques tels que myosis, constrictions vasculaires, peuvent être attribués à cette innervation caractéristique de la colonne vertébrale cervicale [11].
 Ill. 7 - Les fibres nerveuses sympathiques (en jaune) (ganglion stellaire) se dirigeant vers l'artère vertébrale. Ill. 7 - Les fibres nerveuses sympathiques (en jaune) (ganglion stellaire) se dirigeant vers l'artère vertébrale.
Les racines des nerfs sont étroitement liées aux pédicules et ne sont pas statiques. Lorsque la colonne vertébrale et les membres entrent en mouvement, les nerfs spinaux et les racines des nerfs s'adaptent aux changements de position de la colonne. Ils le font en s'étirant, en se relâchant ou en glissant dans le foramen vertébral. 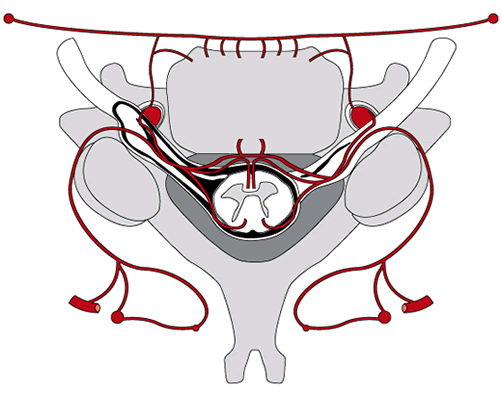
Ill. 8 - Les vaisseaux sanguins et capillaires (en rouge) pénètrent et irriguent les corps vertébraux et pareillement en passant au travers de la dure mère, irriguent la moelle épinière antérieurement et postérieurement.Les fibres nerveuses bénéficient également d'un afflux vasculaire abondant: le réseau microvasculaire des nerfs périphériques est bien développé, tandis que les ganglions des racines nerveuses et des nerfs spinaux sont irrigués par les artères segmentaires et vaisseaux médullaires. Les artères pénètrent la gaine durale des ganglions par les pôles. Les veines parcourent le plexus péri-ganglionnaire. Dans le ganglion, on trouve des artérioles, des vaisseaux capillaires et des veinules. Quasiment chaque cellule nerveuse ganglionnaire semble entourée d'une boucle capillaire : l'étirement du nerf induit une stase veineuse. La stimulation mécanique des trois types importants de mécano-récepteurs équipant les capsules articulaires génère des trains d'influx nerveux convoyés vers la moelle épinière [2]. Les fibres émergeant des mécanorécepteurs peuvent s'étendre sur différents segments moteurs et collecter une information proprioceptive relative à la douleur, la position et la tension des composants élastiques de l'articulation (fixation capsulaire et ligamentaire) et enfin, règlent de façon réflexe la stabilité et le tonus des petits muscles. PHYSIOLOGIE DES SEGMENTS DE MOBILITÉ (1) Mouvement:
Le mouvement entre 2 vertèbres se fait selon 3 axes: - l'axe coronal se situe sur la partie arrière du disque intervertébral. Au cours de l'inclinaison du cou, les diamètres du canal intervertébral augmentent (+10%) et la moelle épinière est étirée. À l'extension, le diamètre diminue de 13%.
- l'axe sagittal, pour les mouvements de flexion latérale, traverse le noyau pulpeux.
- l'axe vertical, pour le mouvement de torsion (dans le cou), se trouve à proximité du ligament longitudinal postérieur et dépend étroitement de la forme et de la direction variable du plan des facettes.
(2) Nutrition:
Les cellules du noyau d'un disque intervertébral adulte produisent de l'ATP (molécule à liaison riche en énergie) uniquement par glycolyse. Elles consomment du glucose et de l'acide lactique en grande quantité et semblent n'avoir guère besoin d'oxygène. La plus grande partie du disque intervertébral - à l'exception de l'anneau - est approvisionné en éléments nutritifs par les vaisseaux et capillaires vertébraux [24]. Ces vaisseaux pénètrent la plaque sous-chondrale pour aboutir au cartilage fibreux. La perte de substances nutritives se produit principalement suite à la calcification et/ou la sclérose du cartilage fibreux. Ce phénomène augmente avec l'âge et dépend du degré de dégénérescence.
La survie de l'axone située au centre de la fibre nerveuse dépend de la liaison physiologique avec le noyau du neurone. Au niveau des axones des nerfs périphériques, on constate un transport continu de substances (par ex. des protéines et des organites) dans les deux sens, entre le noyau et extrémité de l' axone. Diverses neuropathies sont liées à des perturbations de ce système de transport, par exemple lors de troubles toxiques - ischémiques ou traumatiques - des nerfs périphériques [4].
(3) Hydration:
Le disque intervertébral absorbe de l'eau, principalement la nuit en position couchée. Au lever, l'eau est pressée hors des disques intervertébraux. La pression intra-discale subit des modifications quotidiennes, selon la teneur des activités diurnes et nocturnes. La position debout et les activités intenses et répétitives causent une surcharge élevée; dans la position couchée, la surcharge est moins importante. Le disque intervertébral se déforme suite à une surcharge élevée, la pression hydrostatique dans le disque augmente et l'eau est pressée lentement hors du disque. Cela provoque une hausse de la concentration en protéoglycanes. En position couchée, l'eau est à nouveau absorbée. Toutes les 24 heures, environ 25% du contenu aqueux du disque intervertébral est éliminé puis réabsorbé. La perte d'eau, après 1 heure de course à pied, correspond à la perte d'eau journalière pour une tâche d'une journée normale en position debout [3].
SUBLUXATION: CAUSES & CONSÉQUENCES
Subluxations: des dérangements de la neurophysiologie et de la mobilité des segments moteurs peuvent apparaître en cas de:
- Pression mécanique directe sur les nerfs spinaux, les vaisseaux sanguins et la moelle épinière.
- Spasmes dans les muscles entourant les articulations
- Fibrose des facettes et/ou des ligaments (fixation)
Depuis peu, dans la médecine conventionnelle, le terme de subluxation est également utilisé lorsqu'un déplacement de vertèbre, même minime, est observable à la radiographie. En France, le terme le plus couramment employé est DIM (déplacement intervertébral mineur), expression apportée en vertébrothérapie par Maigne et surprenante copié/collé de la définition de la subluxation de Palmer. Nous commentons ci-après brièvement les causes et conséquences de chacun de ces cas. 1) A Pression mécanique directe sur les nerfs spinaux
La compression d'un nerf spinal peut mener à la déformation des fibres nerveuses, principalement aux abords du segment comprimé. Les micro-vaisseaux intra-neuraux réagissent à cette compression en augmentant leur perméabilité, ce qui entraîne la formation d'œdème intra-neural. Quant aux racines nerveuses, elles sont entourées de liquide cérébrospinal et sont protégées par la gaine durale et l'arachnoïde. Une pression sur le nerf peut perturber la conduction, perturbant ainsi l'influx nerveux ainsi que le transport axonal. Un blocage prolongé cause la dégénérescence wallérienne. Le degré de gravité de la dégénérescence et des troubles nerveux est d'autant plus important que le blocage est proche du corps cellulaire [4, 5].Des études ont démontré que le flux sanguin dans la racine nerveuse diminue lorsque le nerf est comprimé in vivo [6]. La dégénérescence au niveau de la compression s'étend aux neurones sensitifs primaires du ganglion rachidien [7]. (La dégénérescence accroît le nombre de neurones siège de chromatolyse centrale tandis que, dans le cytoplasme, on observe la dissolution des corps de Nissl et la vacuolisation de nombreuses mitochondries) [7]. L'étirement aigu des nerfs périphériques freine le transport axonal rétrograde. Ce ralentissement est principalement causé par une perturbation de la circulation sanguine. Un œdème intra-radiculaire provoqué par une altération de la barrière hémato-nerveuse est la cause principale de la dysfonction de la racine nerveuse par compression chronique [21]. Les altérations fonctionnelles constatées lors de la compression d'un nerf sont diverses: parésie (faiblesse musculaire) , manque de sensibilité ou hyperirritabilité du tissu nerveux, accompagnés de douleur, de paresthésies (troubles de la sensibilité), de troubles moteurs, et autres perturbations [6]. 1) B Lorsqu' une hernie discale centrale et à grand rayon de courbure est à l'origine de la compression médullaire - une lésion du noyau pulpeux donnerait lieu à la sécrétion de cytokines et autres substances neurotoxiques - la pression sur la moelle épinière est antéro-postérieure. Les faisceaux atteints en premier lieu, dans ce cas (myélopathie), sont les longs cordons postérieurs de la moelle épinière. La compression de ces faisceaux (de Goll et de Burdach) peut entraîner les symptômes suivants: paresthésies de la plante des pieds, rigidité pallidale (c'est à dire perte de la sensation de vibration), signe de Babinski, signe de Hofmann, signe de Trömner et anurie. Le signe de Trömner est un signe neurologique bien documenté de réponse pyramidale [12]. Il s'agit de la flexion du pouce et de l'index en réaction au tapotement (tapping/flicking) de la surface palmaire de la phalange distale du médium, partiellement pliée entre l'index et le pouce du praticien. Les signes de Trömner et Hofmann servent de test neurologique clinique pour les lésions des neurones moteurs supérieurs au-dessus de C5/C6. Dans certains cas, la sténose du canal rachidien, due entre autres à des ligaments jaunes hypertrophiques et à des déformations arthrosiques, peut affecter la circulation normale du liquide céphalo-rachidien et provoquer céphalées et léthargie.
2) Spasmes des muscles entourant les articulations

Ill.9 -De la partie antérieure de la moelle épinière, des fibres nerveuses partent vers les muscles (motoneurones alfa) et des fibres plus fines (motoneurones gamma) vers les fuseaux neuromusculaires. En sens inverse, des muscles (fibres 1b des organes tendineux de Golgi), et des fuseaux neuromusculaires, partent des nerfs sensitifs (fibres proprioceptives 1a) qui retournent vers la partie postérieure de la moelle épinière. Ces fibres informent la moelle épinière sur l'état de tension des muscles et des petits fuseaux neuromusculaires. L'équilibre entre les deux systèmes autorise une contraction normale ou relaxation des muscles. Partant des capsules articulaires (ici absentes) les nerfs et les mécanorécepteurs peuvent être le facteur provoquant une tension musculaire péri-articulaire anormale.
Quand les contractions des muscles courts qui entourent les articulations se contractent, cela provoque une pression accrue sur le segment moteur [15-16]. Ceci entraîne une réaction d'irritation nerveuse et de spasme musculaire. [21], qui aboutit non seulement à une pression sur le nerf mais aussi à une pression accrue sur les facettes.
3) Fibrose des capsules articulaires et/ou ligaments
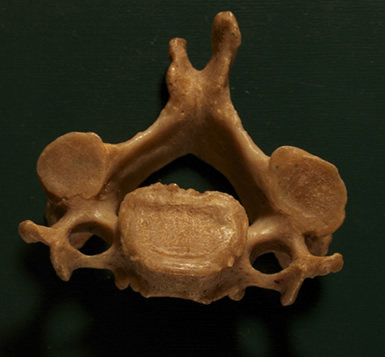 Ill. 10 - On aperçoit des ostéophytes (becs de perroquet) sur la paroi postérieure Ill. 10 - On aperçoit des ostéophytes (becs de perroquet) sur la paroi postérieure
du corps vertébral.
Un mouvement anormal peut entraîner dans les capsules des facettes de micro-déchirures qui vont s'enflammer. Lorsqu'une telle inflammation guérit, du tissu cicatriciel de type III, collagène ou ostéophytes, subsiste parfois. Ce tissu peut perturber ou entraver le mouvement normal de l'articulation [18].
SUBLUXATION: DIAGNOSTIC
Avant de passer à un traitement, le chiropractor tentera d'abord d'exclure, au moyen d'un examen clinique général, d'autres pathologies (tumeurs, maladies des os, pathologies psychiatriques, etc.). La douleur n'est pas - en soi - un critère médical justifiant un traitement. Les «tueurs silencieux», comme le cancer du poumon et du pancréas, peuvent être indolores, alors que la cause de certaines affections très douloureuses n'est pas toujours connue ou relève du domaine psychique [8].
Comme l'IRM n'est pas invasive et est utilisée quotidiennement dans le cadre de l'examen clinique cette méthode semble tout à fait appropriée pour révéler des rétrécissements et des canaux intervertébraux et du canal spinal ainsi que des modifications du disque intervertébral. Dans un examen RMN, T1 rho est en corrélation avec le contenu aqueux et en corrélation inverse avec l'âge et la dégénérescence du disque intervertébral. La fonction mécanique et le contenu aqueux du disque intervertébral dépendent de la concentration en protéoglycane et en collagène. Le contenu aqueux est en relation avec la pression osmotique causée par la charge négative fixe des protéoglycanes, tandis que la structure fibrillaire du collagène résiste au gonflement. Les IRM sont généralement pratiquées sur un patient en position couchée, donc avec une faible charge sur les disques intervertébraux. Il serait plus pertinent de pratiquer les IRM en position debout [3]. Les IRM actuels donnent une très bonne idée de la pathologie sous-jacente, mais comme dans beaucoup d'affections, l'examen clinique et l'anamnèse constituent la partie la plus importante du diagnostic. Les développements ultérieurs de l'IRM permettront sans doute de fournir une information plus précise .
 Ill. 11 - Trois hernies discales de tailles différentes causant une Ill. 11 - Trois hernies discales de tailles différentes causant une
déviation de la moelle épinière.
Le patient a succombé à une «sclérose latérale amyotrophique»: une affection
de la moelle épinière.Les symptômes classiques de pression sur la moelle épinière cervicale - parfois symptômes d'exclusion pour le chiropracteur (myelopathies) - sont les suivants : parésie des membres supérieurs (avec atrophie des petits muscles des mains) et inférieurs, troubles de la marche (tetraparésie), réflexes musculo-tendineux pathologiquement exacerbés, perturbations de la sensibilité et dysfonctionnements des sphincters. En présence de ces signes persistants de myélopathie, ce serait une erreur médicale de ne pas faire envisager une opération neurochirurgicale. Ceci pour les plaintes médullaires (8). Outre les IRM, les examens Doppler ne sont pas sans intérêt pour le chiropractor puisqu'ils permettent de détecter une baisse du flux sanguin dans les vaisseaux. Une pression mécanique sur les vaisseaux sanguins ( cf arteria vertebralis syndrom) peut être causée par des facettes déformées, des anneaux calcifiés, un épaississement des ligaments ou un alignement déficient des vertèbres entraînant (très rarement) l'étourdissement. Très utiles également pour l'examen sont les scintigraphies osseuses pour définir des pathologies des articulations ou des os.
Palpation en mouvement
Les examens de la mobilité des segments moteurs intervertébraux par palpation du bout des doigts est fondamentale pour le chiropractor.
Pour dépister une subluxation, il faut d'abord estimer la mobilité des segments moteurs. Cela se fait par comparaison avec les segments voisins. Chaque individu a son propre degré de «raideur». C'est pourquoi la comparaison avec les segments voisins est un critère très pertinent. Ill.12 - Rétrécissement des canaux intervertébraux causé par la présence d'ostéophytes. Ill.12 - Rétrécissement des canaux intervertébraux causé par la présence d'ostéophytes.
(1) Pression mécanique directe sur les nerfs spinaux
Après un examen neurologique général et au moyen de tests, - notamment en étirant un nerf - il est possible de préciser où le nerf est comprimé. Eg: le nerf ulnaire par abduction de l'épaule a 100° et le coude en flexion a 130°. Le nerf radial par abduction de l'épaule a 110° le coude étendu et pronation de l'avant bras. Le plexus nerveux brachial : par abduction de 90°, coude légèrement fléchi et l'application d'une pression postéro-antérieure sur la tête humérale étendant le bras de 30° vers l'arrière (35). Le test cervical peut être renforcé en faisant lever la tête en antéflexion (signe de Lhermitte: la moelle épinière et les nerfs sont étirés sur toute leur longueur, en cas de sténose du canal, on constatera des décharges électriques dans les différents membres).
L'inclinaison latérale permet également de constater un blocage isolatéral (local), provoqué par une hernie, de l'œdème, une veinule variqueuse ou un ostéophyte. (2) Spasmes des muscles entourant les articulations La faible tension musculaire provoque une inhibition élastique dans une direction bien précise. Ill. 13 - La surface des articulations est augmentée, du fait d'une attitude asymétrique prolongée, ou d'un spasme musculaire réflexe.
(3) Fibrose des capsules articulaires et/ou ligaments
Ce type de blocages , fixations, se décèle par une palpation précise comparant la mobilité des segments jouxtant la vertèbre C4. On ne sent aucune élasticité comme ce serait le cas lors d'une contraction musculaire , mais plutôt une raideur. A l'antéflexion, on peut éventuellement découvrir un ligament (intraspinal et supraspinal) rétréci (complexe ligamentaire postérieur). Cette anomalie se rencontre principalement chez les femmes hyperlordosées et cause une compression chronique des petites articulations.
SUBLUXATION: TRAITEMENT
Ces 50 dernières années, au delà de l'expérience clinique et de la prise en compte des effets placebo, le caractère scientifique de la chiropraxie a été abondamment étayé. L'expérience apprend qu'un traitement chiropratique, par l'étirement des capsules articulaires, des muscles et des ligaments (sans dépasser les normes physiologiques) peut avoir une influence sur un segment de mobilité. Un tel traitement est alors en mesure de lever les subluxations.
(1) Pression mécanique directe sur les nerfs spinaux et sur la microcirculation
Le traitement chirurgical comme le traitement chiropratique d'un trouble nerveux causé par une pression mécanique directe ont pour but, primordial, de lever la pression et sur le nerf et sur sa microcirculation. Dans le traitement chiropratique, un mouvement de rotation bref, rapide et effectué en douceur sur la vertèbre concernée peut permettre d'atteindre cet objectif.
Au cours de la rotation des vertèbres, la torsion d'une vertèbre céphalique par rapport à la vertèbre caudale inférieure peut sembler inhibée (fixation)en comparaison des segments voisins. Dans ce cas, les capsules articulaires du côté inhibé sont « débloquées » par une brève torsion rapide. Les articulations contro-latérales servent de point d'appui. Ce déblocage s'accompagne du fameux et souvent redouté - mais à tort - bruit de correction (par décoaptation) des facettes articulaires. L'interruption de la tension entre deux surfaces articulaires entraîne probablement et généralement une réduction de l'irritation proprioceptive capsulaire et partant, celles du spasme musculaire et de la compression nerveuse.
(2) Spasmes des muscles entourant les articulations
Un bref et rapide mouvement d'étirement - caractérisé par un grand angle de torsion a très haute vélocité, une basse amplitude et une faible force - peut faire que les petits muscles entourant les articulations n'aient pas le temps de résister à l'étirement: ils se relâchent et l'articulation - et de ce fait, le segment de mobilité - sont soulagés [15, 16].
(3)Fibrose des capsules articulaires et/ou ligaments
Dans le cas de capsules articulaires âgées fibrosées, il suffit de les étirer très rapidement. Des capsules articulaires plus jeunes, mais déjà fibroses sont souvent protégées par des spasmes musculaires. Dans la plupart des cas, un mouvement bref et léger dans la bonne direction suffit à libérer le segment moteur et les mécano-récepteurs.
A l'étirement (inclinaison vers l'arrière) de la colonne vertébrale, le chiropractor peut sentir une inhibition de la mobilité entre deux vertèbres voisines et, par cette palpation, être en mesure d'établir si l'inhibition se trouve à proximité du ligament longitudinal antérieur. La mobilité normale se rétablit par une brève pression dans la direction appropriée: une structure ligamentaire, semblable à du « Velcro », se détache. Les plaintes neurologiques et subjectives sont souvent résolues de cette manière.
Dans le cas d'un ligament intraspinal (complexe ligamentaire postérieur) rétréci, il est possible de dégager le ligament par un mouvement d'étirement correctement ciblé. La normalisation de la mobilité entre deux vertèbres entraîne très souvent la normalisation des protrusions et extrusions discales, en partie grâce à l'étirement du ligament longitudinal postérieur. Ceci n'est souvent même pas visible sur les clichés radiographiques.
La question de savoir si une fixation ( diminution de mobilité) entre deux vertèbres peut être la cause d'une hypermobilité et dégénérescence de l'articulation voisine, a déjà fait l'objet de nombreux articles scientifiques. Inversement, il apparaît que le déblocage de fixations à un niveau donné (par ex. C5/C6) améliore l' (hyper)mobilité de la vertèbre voisine et supprime les plaintes neurologiques ainsi que la symptomatologie au niveau C3/C4, tant sur le plan sensitif que moteur. Il demeure néanmoins évident que des recherches approfondies sont requises pour mieux comprendre la complexité des subluxations. 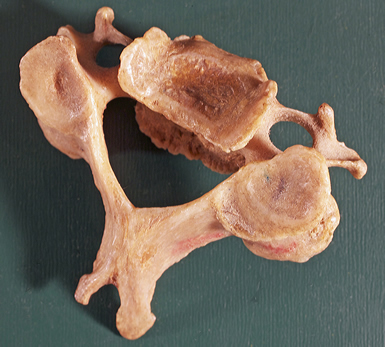
Fig. 14 - La surface articulaire droite, suite a un encastrement asymétrique prolongé a une surface plus grande. Les tests diagnostics mentionnés ci-dessus peuvent de - manière objective - confirmer l'amélioration rapide du patient et leurs résultats complétés par des informations subjectives fournies par le patient lui-même. Une position anormale prolongée peut entraîner éventuellement une déformation des surfaces articulaires. Comme l'ensemble de la chaîne mécanique doit trouver un nouvel équilibre physiologique, il est recommandé de répéter le traitement des subluxations primaires. Généralement des plaintes plus récentes ne demandent qu'un nombre restreint d'interventions. A quelques exceptions près on prétend que les interventions neuro-chirurgicales sont effectuées (29), lorsque les thérapies «conservatives» ont échoué. Mais est-ce bien le cas et en particulier les techniques neurochiropratiques ont-elles effectivement été essayées? Les interventions neurochirurgicales connaissent un résultat très estimable dans les conflits disco-radiculaires MAIS, appliquées aux plaintes cervicales, elles n'atteignent que 60% de succès. Il est important de le signaler car ces interventions coûtent chacune environ €10000 à la société, alors qu'un traitement chiropratique réussi coûte, au patient de quelque €150 à €200.
CONCLUSION
L'expérience clinique a démontré qu'en dépit de la complexité de la physiologie et de la pathologie neuro-articulaires des segments de mobilité C3/C4/C5, le traitement neuro-chiropratique peut être très efficace pour lever un nombre de troubles bien définis tels que les subluxations. Au cours des manipulations chiropratiques (high velocity, high torsion, low amplitude, low force adjustment), les ligaments sont légèrement étirés, et exercent ainsi une influence positive sur les protrusions discales, et sur les racines nerveuses en dilatant les canaux intervertébraux et en supprimant l'œdème et la varicosité. Par cette traction légèrement prolongée, le traitement contribue également à la ré-imbibition (réhydratation) des disques. Cette efficacité dénuée de risques est utile tant pour le patient que pour le médecin qui dirige le patient vers un chiropractor. Et d'un point de vue éthique (économico-social), ce traitement profite également à la société par son moindre coût.
Nous remercions chaleureusement pour leur aimable collaboration:
Prof. Myriam van Moffaert (psychiatre)
Sarah Verschueren (PhD Biomedical Physics, Msc Cell Engineering)
Monique Sluyts (Web design)
Roger de Paepe (journaliste)
Dr. Ates Recai (neurochirurgien).
Prof. Cécile Krings (romaniste)
Dr Bernard Carniel (Chiropraticien)
Jacqueline Krings (infirmière)
Dr. Bernard Koentges (chirurgien vasculaire)
Emmanuel Balan (infographiste)
Prof. Marc de la Ruelle (Germanic languages expert)
BIBLIOGRAPHIE (1) Wade, R.K. et al. (2011) A fresh look at the nucleus-endplate region: new evidence for significant structural integration. Euro Spine Journal. 20(8), 1225-1232. (2) Windsor, R.E. et al. (2012) Cervical facet syndrome. Medscape. Jan 13. (3) Chan, S.C. et al. (2011) The effects of dynamic loading on the intervertebral disc. Euro Spine Journal. 20(11), 1796-1812. (4) Rydevik, B. et al. (1980) Blockage of axonal transport induced by acute graded compression of the rabbit vagus nerve. Journal of Neurology, Neurosurgery and Psychiatry. 43, 690-698. (5) Rydevik, B. et al. (1983) Pathoanatomy and pathophysiology of nerve root compression. Department of orthopaedic Surgery, Sahlgren Hospital Göteburg. March 16. (6) Shigeru, K. et al. (2003) Changes in nerve root motion and intraradicular blood flow during an intraoperative straight-leg-raising test. Spine. 28(13), 1427-1434. (7) Kobayashi, et al. (2004) Morphological and immunohistochemical changes of dorsalroot ganglion after nerve root compression. Journal of Orthopaedic Research. 22(1), 180-188. (8) Dvorak, J. et al. (2003) Cervical myelopathy: clinical and neurophysiological evaluation
European Spine Journal. 12(2), 181-187. (9) Zhang, Y.H. et al. (2011) Cyclic strech-induced apoptosis in rat anulus fibrosis. European Spine Journal. 20(8), 1233. (10) Aebi, M. (2010) Surgical treatment of upper, middle and lower cervical injuries…
European Spine Journal. 19(1), S33-S34. (11) Yamada, H. et al. (2001) Comparison of sensory and sympathetic innervation of the dura mater and posterior longitudinal ligament in the cervical spine after removal of the stellate ganglion. Journal Comp Neurology. 434(1), 86-100. (12) Chang, C.W. et al. (2011) Quantification of the Trömner sign: a sensitive marker for cervical spondylotic myelopathy. European Spine Journal. 20(6), 923-924. (13) Morishita, Y. et al. (2009) The relationship between the cervical spinal canal diameter and pathological changes in the cervical spine. Euro Spine Journal. 6, 877-883. (14) Takahashi, K. et al. (2008) Resolving discogenic pain. The Intervertebral Disc European Spine Journal. 17(4), S428-S431. (15) Kandel, R. et al. (2008) Tissue engeneering and the intervertebral disc. The Intervertebral Disc European Spine Journal. 17(4), S485-S487. (16) Kallakuri, S. et al. (2008) Tensile streching of cervical facet joint capsule and related axonal changes. European Spine Journal. 17(4), 556-563. (17) Mwale, F. et al. (2008) Quantitative MRI as a diagnostic tool of intervertebral disc matrix composition and integrity. The Intervertebral Disc European Spine Journal. 17(4), S432-S440.
(18) Maffuli, N. et al. (2000) Tenocytes from ruptured and tendinopathic Achilles tendons produce greater quantities of type III collagen than tenocytes from normal achilles tendons. American Journal of Sport Medicine. 28(4), 499-505.
(19) Wolff, H.D. (1983) Neurophysiologische Aspekte der manuellen Medizin (2nd Ed.) p19-28. Springer-Verlag. (20) Tanoue, M. et al. (1996) Acute streching of periferal nerves inhibits retrograde axonal transport. Journal of the British Society of Surgery of the Hand. 21(3), 358-363. (21) Hidezo, Y. et al. (1995) Chronic Nerve Root compression: pathophysiologic Mechanism of Nerve Root Dysfunction. Spine Journal. 1995/ 02001 (22) Bakhatdze, M.A. et al. (2012) Cerebral perfusion in patients with chronic neck (…) pain.
Journal of Manipulative and Physiological Therapeutics. 2012;35(2), 76-85 (23) Haavik, H. et al. (2010) The effects of spinal manipulation on central integration of dual somatosensory input observed after motor training. Journal of Manipulative and Physiological Therapeutics. Page: 261. (24) Stefanakis, M. et al. (2012) Annulus fisures encourage blood vessel and nerve ingrowth into degenerated intervertebral discs. Spine Journal Supplement. 2012, S232. (27) Walter Herzog, Conrad Tang. August 2012. Internal carotid artery strains during high-speed low amplitude spinal manipulations of the neck. Journal of manipulative and physiological therapeutics. (28) Yanlin, T. et al. (2012) Kinetic MRI analysis of lumbar segmental mobility Pfirrmann grading. Euro Spine Journal 21:2673-2679 (29) van Midddelkoop, M. et al. (2013) Surgery versus conservative care for neck pain: a systematic review. Euro Spine Journal 22:87-95 (30) Bartsh, T. et al. (2003) The trigeminocervical complex and migraine. Current pain and headaches report 2003 volume 7, issue 5, pp 371-376 ( Institute of neurology, Queen Square Londen UK) (31) Bogduk, N. et al. (2001) Cervicogenic headache: anatomic basis and pathophysiologic mechanisms. Current pain and headaches reports 2001 volume 5, issue 4, pp 382-386 (Newcastle Bone and joint Institute, Australia) (32) Vital JM, et al (1983) Anatomy of the lumbar radicula canal. anat.clin 1983:5 141-145. (33) Panjali MM et al (1983) Kinematics of lumbar intervertebral foramen. Spine 1983:8-348-357. (34) Vital JM et al (2003) Anatomy of the normal congenitally narrow & degeneratively narrow lumbar canal. Cahiers d'enseignement de la Socat:2003:83:1-18. (35) Farshad M, Min K. (2013) Abduction extension cervical nerve root stress test. Eur Spine J (2013) : 22:1522-1525
© copyright 12-11-13 Retourner en haut de page
|



